Cari colleghi buongiorno a tutti!
Come avevo promesso nel mio ultimo articolo, era mio interesse e piacere dedicare un pò del mio tempo alla creazione di un articolo che miri a definire cos’è l’osteonecrosi del mascellare, quali sono i farmaci maggiormente implicati in questa patologia e soprattutto fornirvi dei protocolli terapeutici che ci possano aiutare nella nostra professione quotidiana.
Innanzitutto vorrei iniziare dicendo che attualmente esistono tre categorie di farmaci che risultano implicati con l’ONJ (osteonecrosis of the jaw), sono i bisfosfonati, comunemente chiamati anche bifosfonati o difosfonati, gli anticorpi monoclonali ed i farmaci anti-angiogenetici.
Ma innanzitutto come possiamo definire l’osteonecrosi?
Potrei dilungarmi descrivendovi tutte le definizioni dal 2007 ad oggi, ma non voglio certo annoiarvi, quindi mi limiterò a darvi la definizione che attualmente è considerata più appropriata cosciente del fatto che probabilmente tra un anno o forse due anche questa verrà modificata.
Nel 2012, dopo l’introduzione di un nuovo stadio della malattia, chiamato “stadio 0”, che include quei pazienti con segni e sintomi orali assimilabili alla MRONJ (Medication-related osteonecrosis of the jaw) pur in assenza di esposizione ossea clinicamente obiettivabile, è stata formulata una definizione espressa cosi: “ l’osteonecrosi dei mascellari associata a bifosfonati, e’ una reazione avversa farmacocorrelata, caratterizzata dalla progressiva distruzione e necrosi dell’osso mandibolare e/o mascellare di soggetti esposti al trattamento con amino-bifosfonati, in assenza di un precedente trattamento radiante”.
I Bisfosfonati legano fortemente la componente minerale dell’osso, l’idrossiapatite.
Al giorno d’oggi vengono suddivisi in due classi farmacologiche, gli Aminobisfosfonati (NBP) tra cui segnaliamo Zoledronato, Pamidronato, Alendronato, Risedronato, Ibandronato, Neridronato ed i non Aminobisfosfonati, come Clodronato, Tiludronato ed Etidronato.
Gli NBP hanno maggiore affinità per l’osso, ed una potenza da 10 a 1000 volte maggiore rispetto ai bisfosfonati non contenenti gruppi amminici.
Gli NBP sono ad oggi l’unica categoria tra i bisfosfonati per cui sia stata identificata un’associazione con lo sviluppo di MRONJ.
Dopo aver parlato di quali sono i farmaci che presentano maggior rischio di sviluppo della malattia, vorrei cercare di fornire un identikit dei pazienti che possono essere maggiormente implicati in queste patologie.
Il problema maggiore non credo siano quei pazienti che hanno avuto problemi onco-ematologici, in quanto di solito un paziente che ha avuto una neoplasia, essendo stato vittima di una malattia molto seria, al momento della storia clinica, quasi sempre ci farà presente del problema che ha avuto e quindi ci metterà, di sua spontanea volontà o ben guidato dalle nostre domande, al corrente dei farmaci che assume. Il problema maggiore ripeto, sarà con chi ha assunto questi farmaci per patologie osteometaboliche, prima tra tutte l’osteoporosi. Infatti spesso molte donne sottovalutano questa patologia ed insieme a questa i farmaci che vengono presi per curarla. Quindi al momento di fare una buona storia clinica dobbiamo prestare molta attenzione a tutte quelle donne, dai 50 anni circa in su, le quali possono soffrire di osteoporosi e quindi assumere uno dei farmaci di cui abbiamo parlato.
Ma quali sono i segni e sintomi in un paziente che ci devono mettere il sospetto di malattia??
E dal punto di vista radiologico quali segni sono di importanza più rilevante?
Con riferimento ai sintomi, il dolore è un sintomo di frequente riscontro nei pazienti con MRONJ.
Tra i fattori di rischio farmaco-correlati possiamo dire che:
- l’acido zoledronico presenta un rischio statisticamente maggiore di MRONJ il rischio appare nettamente maggiore per i NBP somministrati per via endovenosa rispetto alla via orale
Fino ad ora abbiamo parlato esclusivamente di bisfosfonati, ma questi farmaci non sono gli unici responsabili di MRONJ. Altre due categorie si è visto essere implicate e sono gli anticorpi monoclonali ed i farmaci anti-angiogenetici.
Tra gli anticorpi monoclonali responsabili:
- Denosumab è un anticorpo monoclonale umano indicato per il trattamento dell’osteoporosi postmenopausale PMO (Post-Meno- pausal Osteoporosis) ad aumentato rischio di fratture, della perdita ossea nell’artrite reumatoide (AR) e dell’aumentato rischio di fratture nella terapia ormonale ablativa in uomini con cancro alla prostata. Agisce complessando il RANK-L (RANK Ligand), proteina che opera come segnale primario nella promozione del riassorbimento osseo da parte degli osteoclasti, legandosi al recettore RANK.
Per quanto riguarda gli anti-angiogenetici i farmaci responsabili sono:
- Bevacizumab, autorizzato dalla UE nel 2005 per il trattamento di prima linea dei pazienti con tumore metastatico del colon o del retto, per il trattamento del carcinoma mammario metastatico, del tumore polmonare non a piccole cellule non resecabile avanzato e metastatico o recidivante, del tumore a cellule renali avanzato e/o metastatico e del glioblastoma multiforme;
- Sunitinib, autorizzato dalla UE nel 2006 per il trattamento del tumore gastrointestinale stromale non operabile e/o metastatico maligno dopo fallimento del trattamento con imatinib, nel carcinoma a cellule renali avanzato/metastatico e dei tumori pancreatici neuroendocrini ben differenziati non-resecabili o metastatici con progressione della malattia negli adulti.
A questo punto credo sorga spontanea la domanda: che protocolli e percorsi terapeutici possiamo seguire prima e dopo l’inizio del trattamento con NBP in caso di malattia oncologica ed in caso di malattia osteometabolica?? Che protocolli devo seguire?
Per rispondere a questa domanda, prima di parlare della classificazione di Marx, vi posto ancora due schemi estremamente esplicativi. Questi ritengo siano estremamente utili per capire che trattamenti possiamo fare e cosa sia meglio evitare in questa tipologia di pazienti.
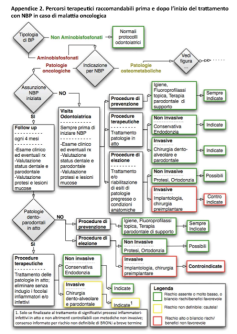
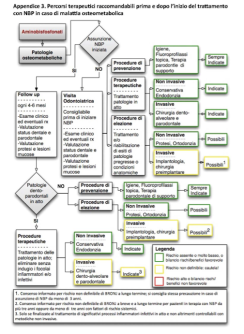

A questo punto vi lascio il protocollo di Marx che può essere applicato in tutti quei pazienti che prendano una di queste tre categorie di farmaci di cui abbiamo parlato, bisfosfonati, anticorpi monoclonali e anti-angiogenetici.
Attualmente questo è il protocollo migliore che possiamo seguire:
Trattamento con bifosfonati da oltre tre anni
- Contattare il prescrittore per concordare una drug-holiday di 3 mesi prima e dopo la chirurgia, ma preferibilmente per un anno.
• Determinare il livello di CTx telopeptide serico al momento della consultazione, ed immediatamente prima della chirurgia. Il CTx deve essere ≥ 150 pg/mL prima di procedure chirurgicamente. - Raccogliere un dettagliato consenso informato riguardo il rischio di osteonecrosi correlato (MRONJ).
- Ricorrere se possibile ad un trattamento farmacologico a lungo termine alternativo ai Bs.
Trattamento con i bifosfonati da meno di 3 anni in assenza di fattori di rischio clinici o radiografici (a)
- Il livello di CTx telopeptide serico deve essere > 150 pg/mL.
• Procedere alla pianificazione della chirurgia previa raccolta di dettagliato consenso informato riguardante il rischio di possibile futura osteonecrosi post-chirurgica.
• Programmare regolare follow-up del paziente; contattare il curante per discutere trattamenti alternativi ed intermittente drug holidays.
Trattamento con i bifosfonati da < 3 anni con 1 o più fattori di rischio clinici o radiografici
- Stop della terapia con bifosfonati per 3 mesi.
- Se il livello del CTx è < 150 pg/mL,
- procrastinare l’intervento chirurgico e smettere la terapia per almeno 3 o più mesi
- ridosare il livello di CTx 3 mesi più tardi.
- se CTx > 150 pg/mL procedere all’intervento.
- se CTx rimane < 150 pg/mL allora non operare e rivalutare CTx ancora tra 3mesi.
- 3 mesi di sospensione dei bifosfonati dopo la chirurgia
Note: CTx = C-telopeptide.(a)corticoterapia, ampia lamina dura oppure osso sclerotico.
Chiedo scusa a tutti voi lettori se in questo articolo mi sono dilungato, non è mia intenzione annoiarvi, ma bensì cercare di fornirvi dei protocolli che possano esservi di aiuto ad affrontare le quotidiane situazioni cliniche.
Vi lascio postandovi la lista dei nomi commerciali di questi farmaci, che può essere stampata ed appesa in sala d’attesa cosi da sensibilizzare anche i vostri pazienti riguardo queste problematiche.


| · Prolia (denosumab)
· Avastin (Bevacizumab) · Sutent (Sunitinib)
|
Spero che questo mio lavoro possa esservi utile, per migliorare e sensibilizzarvi riguardo questi farmaci e le possibili complicanze che ne possono derivare
Le tabelle che vi ho riportato in questo articolo sono prese dal libro “Raccomandazioni clinico-terapeutiche sull’osteonecrosi delle ossa mascellari associata a bisfosfonati e sua prevenzione” degli autori Alberto Bedogni, Giuseppina Campisi, Alessandro Agrillo, Vittorio Fusco. Il libro è disponibile in ebook, vi lascio il link.. http://www.sipmo.it/webook/ebook/book1/index_max.html#page/1
Vi saluto tutti ma solo momentaneamente, infatti la prossima settimana uscirà un nuovo articolo! Buon lavoro a tutti e….BE SMART!
Valerio D.


